未破裂脳動脈瘤の治療オプション:クリップ?コイル?
未破裂脳動脈瘤とは?
脳動脈瘤は、脳に血液を送る動脈の一部の壁が薄くなって、異常にふくらんだ場所のことです。 血管の壁が薄いために破れやすくなっており、これが破れる(破裂する)と、血管の周囲のくも膜下腔というところに出血します。 これが有名な「くも膜下出血」です。くも膜下出血をきたしてしまうと、3人いたらひとりは死亡、ひとりは障害を残して生き残り、 そしてひとりがもとの生活に戻ることができます。つまり、いったん破れてしまうと、もとの生活に戻れる確率は3分の1です。このように怖い病気ですが、 昔は破れてはじめて見つかるのが普通でした。ところが最近では診断装置の進歩と脳ドックの普及によって、破れる前に見つかるチャンスが増えています。
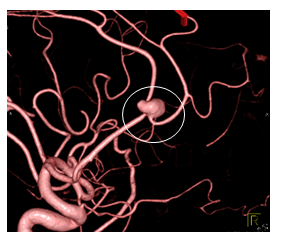
動脈瘤の形
動脈の側面から半球状あるいは球状に膨らんだ部位を「ドーム」と呼び、
その基部のことを「頚部(ネック)」と呼びます

破れる確率
こんな怖い病気が隠れているのが見つかると、いてもたってもいられなくなるのは当然ですが、 破裂の危険性はそれぞれの患者さんで異なります。動脈瘤が破れる確率は一般的に0.95%/年といわれますが、 動脈瘤の大きさや場所、形によって破れる確率は違います。特に大きさは一番重要な要素で、 大きければ大きいほど破れやすくなります。また破れやすさに関係する危険な因子として、喫煙習慣、高血圧、過度の飲酒が挙げられており、 未破裂脳動脈瘤がみつかった人には、禁煙、血圧のコントロール、節酒ないし禁酒をおすすめします。
破れやすい動脈瘤の特徴
大きい
ブレブがある (ドームの一部の小さい膨らみ)
不整な形状
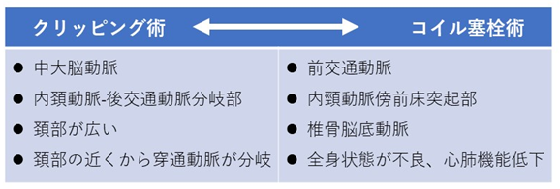
場所:前交通動脈、内頚動脈‐後交通動脈分岐部、前交通動脈末梢部

症状
破れた場合は、とても激しい頭痛がします。ひどい場合には、いきなり意識を失ってしまいます。 動脈瘤は破れない限り、症状をだすことは稀です。稀に、破れる前に神経症状がでることがあります。動脈瘤が風船のように膨らむと、 その近くの神経を圧迫して、その神経の障害をきたすことがあるためです。
破れたときの症状
激しい頭痛(バットで殴られたような、と表現されるくらい)
嘔吐
不整な形状
意識障害、意識消失
破れる前に出る症状(稀です)
- ものが二重にみえる、だぶって見える(複視)
目のたまを動かす神経(動眼神経、滑車神経、外転神経)の近くにできた動脈瘤では、神経が圧迫によって機能が弱り、片方の目の動きが悪くなります。そのために、左右の目の玉の動きが同調しなくなり、 見たものが二重にだぶってしまうことがあります。 - 視力・視野の障害
視力を司る視神経の近くにできると、視力が低下したり、視野が狭くなったりします。 - 顔がしびれる
顔面の感覚を司る三叉神経を圧迫すると、顔のしびれや知覚の鈍さなどがでます。
治療:破裂リスクと治療の安全性のバランスを考えて
前に述べたように、破裂の危険性はそれぞれの患者さんで異なり、皆が同じように破裂しやすいわけではありません。 また、治療に伴う合併症のリスクはゼロではありません。そこで治療については、破裂による障害と治療合併症の リスクのバランスを考えながら冷静かつ慎重に検討する必要があります。私たち脳外科医は、患者さんの病態を正確に 把握したうえで、気持ちに寄り添い、いっしょに治療について考えていきます。
治療の決断に際しては、 日本脳卒中学会と脳ドック学会からガイドラインが示されていますので、参考にしてください。 未破裂脳動脈瘤が簡単に見つかる時代に、予防的な治療には最高レベルの安全性が求められています。 私たちは合併症ゼロを目指して、新しいモダリティをいちはやく取り入れて安全かつ確実な手術を行っています。
脳卒中治療ガイドライン 2021/脳ドックガイドライン 2019 (一部改変)
未破裂脳動脈瘤が発見された場合、年齢・健康状態などの患者さんの背景と、大きさや場所・形などの動脈瘤の特徴から、 未破裂脳動脈瘤の拡大・破裂リスク、及び施設や術者の治療リスクを勘案して、治療の適応を検討することが妥当である。 未破裂脳動脈瘤の破裂リスクから、下記の特徴がある病変は破れる確率が高く、手術を含めた慎重な検討をすることが推奨される。
- ① 大きさが5-7mm以上
- ② 大きさが5mm未満であっても
A) 神経症状を合併した動脈瘤、 くも膜下出血を過去に起こしたことがある
B) 前交通動脈、内頚動脈-後交通動脈分岐部、及び椎骨脳底動脈などの部位に存在する動脈瘤
C) 不整形、ブレブがあるなどの形態的特徴をもつ脳動脈瘤
治療法の選択: コイルか?クリップか?
治療法は大きく分けてふたつあって、ひとつは開頭術によるクリッピング術、もうひとつは血管内手術によるコイル塞栓術です。
コイル塞栓術はテレビでもよく紹介されているように、血管内手術の機器の進化により急速に発展してきました。 体にできる傷は針を穿刺する小さい穴がひとつだけで、手術時間も入院期間もクリッピング術の半分程度で済みます。 そんな話を聞けばもうこの治療法にパラダイムシフトしてしまってもよいように思えますが、実はそうではなくて、 それぞれの治療法には長短があるので、個々の患者さんに適した安全かつ確実な治療法を選択することが大事なのです。 クリッピングとコイル塞栓術、どちらも施行できる施設であればより公平な選択ができるというメリットがあります。 私たちの施設には、どちらの治療もできるエキスパートがいます。実際の治療件数をみると、クリッピング術とコイル塞栓術の手術数はほぼ同数です。

血管モデルに対しての動脈瘤クリッピング動画
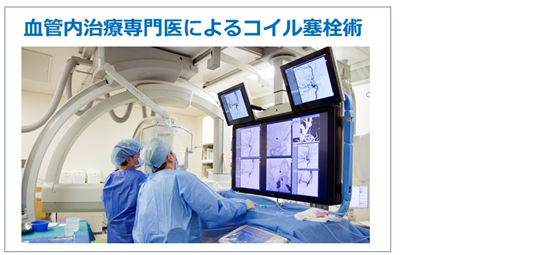
コイル塞栓術
最大の利点は低侵襲(体への負担が少ないこと)です。まず、開頭する必要がないので傷は非常に小さくてすみます。また、 脳の深い場所にある動脈瘤でも、脳にいっさい触れることなく速やかに病変に到達することができます。原則的に全身麻酔で行いますが、 全身麻酔に耐えられないなど、場合によっては局所麻酔で行うこともできます。 このコイル塞栓術は現在も次々と新しい道具が開発されており、今後も更なる成績の向上が期待されます。 ただし、コイルという異物が血管の中に留置されるため、術後しばらくの間は、血をサラサラにする薬を飲む必要があります。 また、クリッピング手術に比べて再発(再び動脈瘤内に血液が流れ込んでしまうこと)がある点が弱点です。
クリッピング術
開頭によるクリッピング術は、脳動脈瘤治療のゴールデンスタンダードです。動脈瘤の頚部をクリップすることで完全に血流を遮断する ことができるため、再発する可能性が低くなります。また動脈瘤自体から大事な血管が分かれている場合でも、その血管を避けてクリップする ことができます。
クリッピング術の歴史は長く、確立された手術方法であり、合併症の率は高くはありませんが、皮膚切開の傷口も大きく、 動脈瘤のまわりの脳自体にも操作の影響が及びますので、侵襲(体への負担)がやや大きくなってしまうことが欠点です。
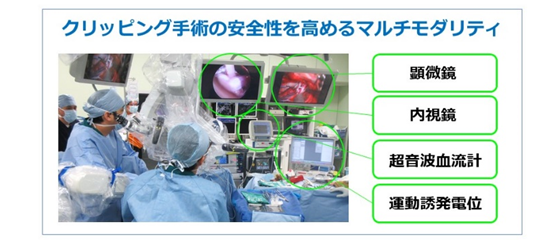
安全性のためのマルチモダリティ
最良の治療結果を得るためには、術者の経験と技量が重要なのは言うまでもありませんが、さらに様々な手術支援モダリティを 併用することによって、安全かつ確実な治療結果に結びつけることができます。開頭クリッピング手術は古典的な手術方法ですが、 手術支援モダリティはどんどん進化しており、私たちは運動誘発電位(MEP)や、蛍光血管撮影 (ICG)、超音波ドップラー血流計などを併用して合併症を回避する、安全第一の手術を行っています。
(1) 運動誘発電位(MEP)
手術中に大脳の運動神経を電気刺激して、手足の筋電図を測定します。MEPを用いると運動麻痺を予防できます。
(2) 蛍光血管撮影(ICG)
母血管や穿通動脈の血流が保たれていることが、術中に目で見て確認できます。
(3) 超音波ドップラー血流計
母血管や穿通動脈の血流が保たれていることが術中に音で確認できます。

(4) 術中血管撮影
ハイブリッド手術室には、血管撮影装置があって、手術をしながら脳血管撮影ができます。 そのため、手術の途中で、脳の血管の形状を確認したり、治療の効果(動脈瘤がちゃんと消えてくれたか、 大事な血管が残ってくれているかなど)を確認したりすることができ、確実な結果を得るために貢献します。 また血管内治療に加えて、同時にバイパス手術(血管と血管を結ぶ手術)を行なったりすることもできます。 つまり、ハイブリッド手術室では、カテーテル手術と開頭手術のお互いの得意な分野を活かし、 超大型の動脈瘤や形状の複雑な動脈瘤をより正確により安全に治療を行うことができます。
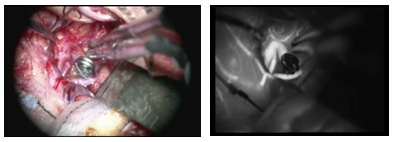
(5)内視鏡
脳外科手術は非常に細かい作業が必要ですが、脳外科専用に開発された内視鏡があります。 内視鏡を用いて顕微鏡視野の死角を覗き、顕微鏡と内視鏡の視野を同時観察しながら行う 「顕微鏡-内視鏡ハイブリッド手術」を導入しています(Ichikawa T, World Neurosurgery, 2016)。
この方法を用いれば、死角に隠れた細い血管や脳神経を見逃さず、合併症を避けることができます。