医療の質の評価(Quality Indicator)
1)紹介割合
2)逆紹介割合
3)入院患者の転倒・転落発生率、転倒・転落による損傷発生率
4)褥瘡発生率
5)救急車・ホットラインの応需率
6)特定術式における手術開始1時間以内の予防的抗菌薬投与率
7)特定術式における術後24時間(心臓手術は48時間)以内の予防的抗菌薬投与停止率
8)糖尿病患者の血糖コントロール
9)1か月間・100床当たりのインシデント・アクシデント報告件数
※当院は日本病院会のQIプロジェクトに参加しています。
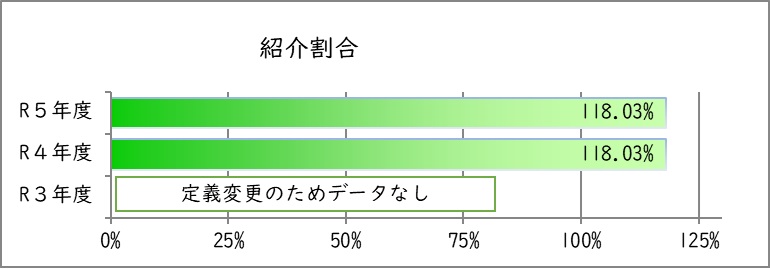
1.紹介割合
指標の説明
紹介割合とは、初診患者に対し、他の医療機関から紹介されて来院した患者の割合です。高度な医療を提供する医療機関に患者が集中することを避け、症状が軽い場合は「かかりつけ医」を受診し、そこで必要性があると判断された場合に高い機能を持つ病院を紹介受診する、地域の医療機関との連携の度合いを示す指標です。
算出方法
分母:初診患者数
分子:紹介患者数+救急患者数(救急搬送)
※令和4年度より診療報酬改定に準拠した定義に変更
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 初診患者数 | ー | 9,597 | 9,867 |
| 紹介患者数+救急患者数 | ー | 11,327 | 11,646 |
| 紹介患者率 | ー | 118.0% | 118.0% |
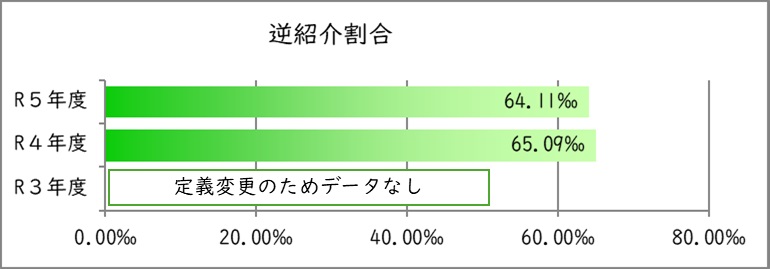
2.逆紹介割合
指標の説明
逆紹介割合とは、初診・再診患者に対し他の医療機関へ紹介した患者の割合です
高度な医療機関での治療を終え症状が落ち着いたら、「かかりつけ医」へ紹介し、治療を継続または経過を観察する、これを地域全体として行うことで、地域の医療連携を強化し、切れ間のない医療の提供を行います。
紹介・逆紹介の数値は、地域の医療機関との連携の度合いを示す指標です。
算出方法
分子:逆紹介患者数
分母:初診+再診患者数
※令和4年度より診療報酬改定に準拠した定義に変更
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 初診+再診患者数 | ー | 171,047 | 166,676 |
| 逆紹介患者数 | ー | 11,134 | 10,685 |
| 逆紹介割合 | ー | 65.09‰ | 64.11‰ |
※ ‰(パーミル) 1000分の1
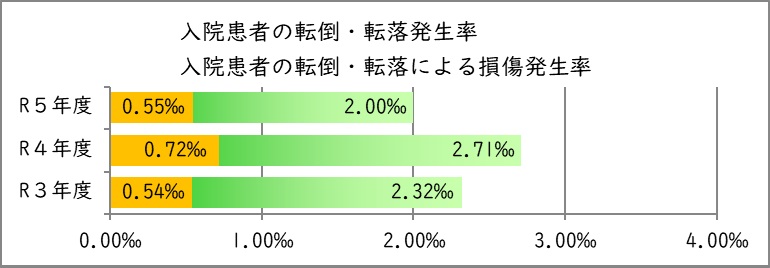
3.入院患者の転倒・転落発生率、転倒・転落による損傷発生率
指標の説明
転倒・転落の指標としては、入院患者への障害に至らなかった転倒・転落事例の発生率と、転倒・転落によって入院患者に障害が発生した損傷発生率との両者を指標とします。これらの事例を分析することにより、転倒・転落発生要因を調査分析し、予防策を実施してリスクを低減していく取り組みを行います。
算出方法
- 発生率
分子:医療安全管理室へインシデント・アクシデントレポートが提出された転倒・転落件数
分母:入院延べ患者数 - 損傷発生率
分子:上記のうち、損傷レベル2(打撲痕、擦過傷などの軽度損傷)以上の患者数
分母:入院延べ患者数
値の解釈
より低い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 入院延べ患者数 | 140,943 | 92,187 | 134,495 |
| ①転倒・転落発生患者数 | 327 | 250 | 269 |
| ①発生率 | 2.32‰ | 2.71‰ | 2.00‰ |
| ②レベル2患者数 | 76 | 66 | 74 |
| ②レベル2発生率 | 0.54‰ | 0.72‰ | 0.55‰ |
※ ‰(パーミル) 1000分の1
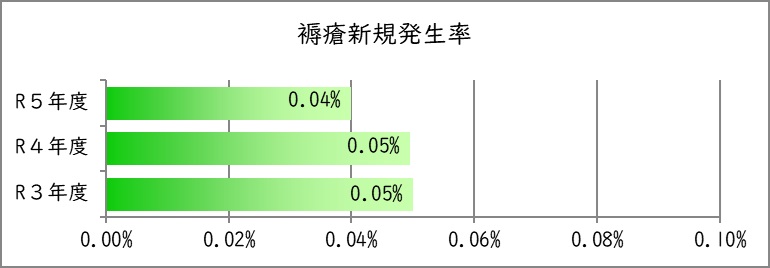
4.褥瘡新規発生率
指標の説明
褥瘡(床ずれ)は、看護ケアの質評価の重要な指標の1つとなっています。褥瘡は患者のQOL(生活の質)の低下をきたすとともに、感染を引き起こすなど治療が長期に及ぶことによって、結果的に在院日数の長期化や医療費増大にもつながります。そのため、褥瘡予防対策は、提供する医療の重要な項目の1つにとらえられ、1998年からは診療報酬にも反映されています。
褥瘡の新規発生率については国内で統一した算出方法がないため、2010年に日本病院会で作成した新たな定義(下記算出方法参照)で算出しています。
褥瘡の深度については、日本褥瘡学会のDESIGN-R(2008年改訂版褥瘡経過評価用)分類で判定しています。
算出方法
分子:分母対象患者のうち、d2(真皮までの損傷)以上の褥瘡の院内新規発生患者数
(持ち込み褥瘡は除く)
分母:入院延べ患者数(日帰り入院・対象期間より以前に褥瘡発生した継続入院患者を除く)
値の解釈
より低い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 褥瘡対象患者入院患者延べ数 | 132,310 | 138,082 | 131,494 |
| d2以上の褥瘡新規発生患者数 | 49 | 68 | 50 |
| 褥瘡発生率 | 0.05% | 0.05% | 0.04% |
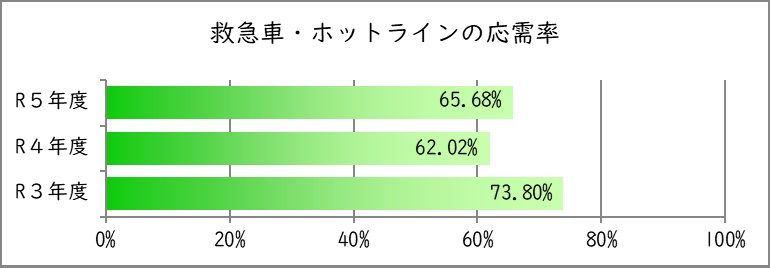
5.救急車・ホットラインの応需率
指標の説明
当院では、救急車の受け入れ要請については可能な限り受け入れるよう、取り組んでいますが、残念ながら、全ての救急車の受け入れができるわけではありません。本指標の向上は救急診療に携わる医療スタッフの人数、診療の効率化、入院を受け入れる病棟看護師や各診療科の協力など、さまざまな要素がかかわります。
算出方法
分子:救急患者のうち救急車で来院した患者数
分母:救急車受け入れ要請(ホットライン)件数(病院間搬送・ヘリ搬送件数は含まない)
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 受入要請数 | 3,443 | 4,292 | 4,231 |
| 救急車来院数 | 2,541 | 2,662 | 2,779 |
| 応需率 | 73.80% | 62.02% | 65.68% |
6.特定術式における手術開始前1時間以内の予防的抗菌薬投与率
指標の説明
手術後に手術部位感染が発生すると、入院期間が延長し、入院医療費も増大します。手術部位感染を予防する対策の1つとして手術前後の抗菌薬投与があります。手術執刀開始の1時間以内に適切な抗菌薬を静脈注射することで、血中および組織中の抗菌薬濃度を適切に保ち、手術部位感染を予防することで入院期間の延長や、医療費の増大を押さえることが出来ると考えられています。
算出方法
分子:執刀開始前1時間以内に予防的抗菌薬が投与された患者数
分母:入院手術を受けた患者数(18歳未満、長期入院患者、緊急手術、帝王切開等を除く)
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 分母数(特定の手術) | 513 | 542 | 577 |
| 分子数(抗菌薬投与人数) | 504 | 501 | 555 |
| 割合 | 98.2% | 92.4% | 96.2% |

7.特定術式における術後24時間(心臓手術は48時間)以内の予防的抗菌薬投与停止率
指標の説明
手術後に手術部位感染が発生すると、入院期間が延長し、入院医療費も増大します。手術部位感染を予防する対策の1つとして手術前後の抗菌薬投与があります。しかし、抗菌薬を不必要に長期投与することで、抗菌薬による副作用の出現や耐性菌の発生、医療費の増大につながります。一般的には、非心臓手術では術後24時間以内、心臓手術では術後48時間以内に抗菌薬を中止することが推奨されています。
算出方法
分子:術後24時間(心臓手術は48時間)以内に予防的抗菌薬が中止された患者数
分母:入院手術を受けた患者数(18歳未満、長期入院患者、緊急手術、帝王切開等を除く)
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 分母数(特定の手術) | 347 | 330 | 375 |
| 分子数(抗菌薬中止人数) | 324 | 308 | 360 |
| 割合 | 93.4% | 93.3% | 96.0% |
以内の予防的抗菌薬投与停止率.jpg)
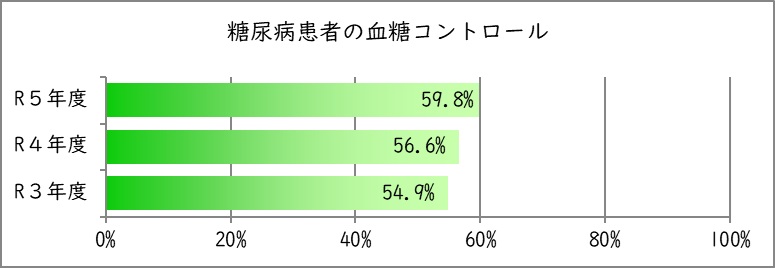
8.糖尿病患者の血糖コントロール
指標の説明
糖尿病の治療には運動療法、食事療法、薬物療法があります。比較的数値化が容易な薬物療法について血糖コントロールの状況を測定します。糖尿病患者の血糖コントロールは国際基準(NGSP)によるとHbA1cを6.5%以下に維持することが推奨されています。したがってHbA1cが7.0%以下にコントロールされている患者の割合を調べることは、糖尿病診療の質を判断する指標の1つであると考えられます。ただし、インスリンが必要でも打てない高齢者、認知症があり食事をしたことを記憶できない患者、狭心症があるため、血糖は高めにコントロールした方が安全である患者など専門医があえてHbA1cを高めに維持している患者もいます。全ての患者に厳格なコントロールを求めることが正しいとは限らないことも忘れてはなりません。
算出方法
分子:HbA1c(NGSP)の最終値が7.0%未満の外来患者数
分母:糖尿病の薬物治療を施行されている外来患者数
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 糖尿病患者数 | 4,428 | 4,202 | 4,573 |
| HbA1c(NGSP)<7% | 2,429 | 2,380 | 2,735 |
| コントロール率 | 54.9% | 56.6% | 59.8% |
9. 1か月間・100床当たりのインシデント・アクシデント報告件数
指標の説明
医療者が記載するインシデント・レポートは、その事例を検証し、医療事故、医療過誤の発生、再発を未然に防止することが主な目的です。報告の件数が多いことは、組織的な安全文化の醸成が進み、より安全への配慮がなされていることを表しています。
算出方法
分子:調査期間中に医療安全管理部門へ報告されたインシデント・アクシデント報告件数×100
分母:許可病床数
値の解釈
より高い値が望ましい。
| 年度 | 令和3年度 | 令和4年度 | 令和5年度 |
|---|---|---|---|
| 100床当たりの インシデント・アクシデント報告件数 |
51.5 | 42.6 | 39.8 |



