不整脈の根治を目指す カテーテルアブレーション治療
豊富な経験をもつ不整脈専門チームが、
患者さんひとりひとりに最適な治療を提供します。
アブレーション治療によって発作の不安から開放されます。

自分でできる「不整脈」チェック!
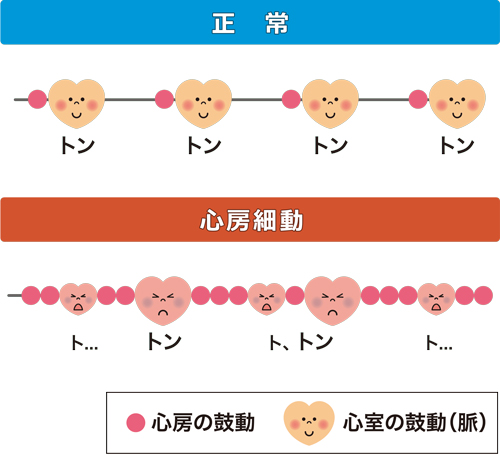
心房細動をみつけましょう
心房細動は脳卒中・心不全・認知症をおこすことがあります。これらは寝たきりの原因となる病気です。毎日脈をとる習慣をつけて、不規則かな?と思ったら、心電図検査を受けましょう。早めに心房細動をみつけることが、健康長寿をかなえる秘訣のひとつです。
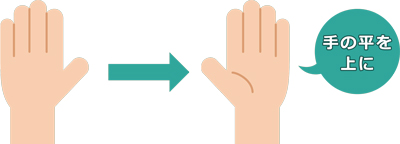
片方の手首を外側に回して手の平を上に向けます。
親指の付け根の骨の内側に人差し指・中指・薬指の3本を当て、脈がよく触れるところをみつけましょう。指先を少し立て、強弱をつけて押さえると分かりやすいです。
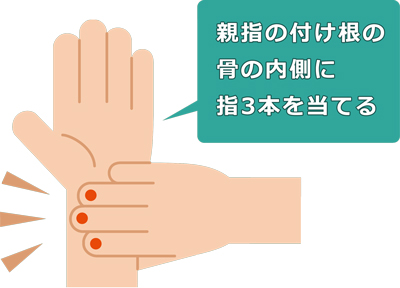
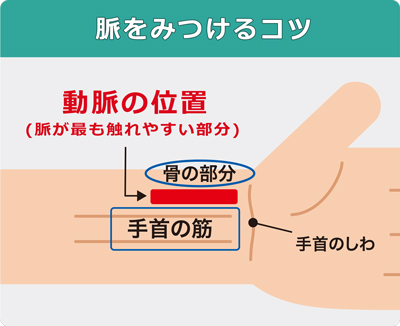
脈の間隔が規則的かどうか確かめましょう。おかしいなと思ったら1-2分程続けてみましょう。脈が速かったり遅かったり、触れたり触れなかったりする場合、心房細動かもしれません。
カテーテルアブレーションに関するQ&A
入院期間や治療時間はどれくらいですか?
術前検査と治療後の経過観察のため、4日間の入院が必要になります。(月曜が治療日の場合、金曜入院となって土日を挟むため、6日間の入院)
治療時間は不整脈の種類によって異なりますが、平均して3時間です。難しい不整脈では5〜6時間かかることもあります。
治療中に痛みはありますか?
多くの場合、始めから鎮静剤を使用して眠った状態で行うため、痛みを感じることはありません。眠ってしまうと不整脈が誘発されず診断がつかない場合には、意識がある状態で行うこともあります。その場合でも、鎮痛剤を使用するなど、できる限り痛みを感じないように工夫しています。
治療後に不整脈が再発することはありますか?
不整脈によって成績が異なります。もともと心臓に病気がある場合、再発率は高くなります。再発した場合は、再治療が必要になることが多いですが、薬でおさえたり、症状が強くなければそのまま様子をみることもあります。
費用はどれくらいかかりますか?
70歳未満では所得に応じて高額医療が適用されますので、極端に高額になることはありません。
70歳以上の方の場合、低く抑えられています。
医療費の詳細はこちら カテーテルアブレーション治療の医療費について
治療前や治療後に、日常生活で気をつけないといけないことはありますか?
治療前は、予定通り治療ができるように、無理をせず体調を整えておいて下さい。治療が成功すれば不整脈は根本的に治りますので、日常生活の注意点は特にありません。不整脈の原因となるような生活習慣の改善は必要です。
どんな人がアブレーションの適応になりますか?
不整脈に伴う症状が強くて困っている方が対象です。症状が強くなくても、治療を希望される場合、成功率などの条件を踏まえて判断しています。命に関わるような不整脈の場合は、症状に関わらず治療が必要になることがあります。
お問い合わせ先
患者さん
患者サポートセンター
※ご相談内容によっては、お時間を頂く場合があります
TEL. 087-811-3333
医療機関の方
患者サポートセンター
※診療依頼FAX予約をお願いします
TEL. 087-802-1144
FAX. 087-802-1160
※通常の診療依頼FAX予約をお願いします。